Синдром утечки воздуха у новорожденных детей
Синдром утечки воздуха (СУВ) — группа патологических состояний, характеризующихся скоплением газа вне альвеолярного пространства.
Чаще всего нарушение целостности альвеол происходит в результате повреждения респираторного эпителия альвеол и терминальных воздухоносных путей высоким внутрилёгочным давлением.
Нозологические формы СУВ:
- интерстициальная легочная эмфизема;
- пневмоторакс;
- пневмомедиастинум;
- пневмоперикард;
- пневмоперитонеум;
- подкожная эмфизема.
Перечисленные нозологии могут возникать изолированно или в сочетании друг с другом. Летальность в группе детей с СУВ при разных формах достигает 50%. У выживших детей высока частота развития хронической патологии легких и тяжелых неврологических расстройств, как следствие внутричерепных кровоизлияний.
Интерстициальная легочная эмфизема
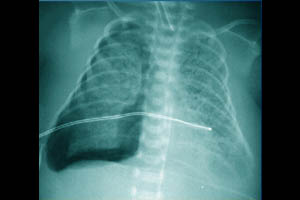
При развитии интерстициальной легочной эмфиземы (ИЛЭ) воздух через поврежденный альвеолярный эпителий проникает в интерстициальное пространство легких. Наиболее часто ИЭЛ встречается у недоношенных детей с массой тела менее 1000 г. К факторам риска относят:
- респираторный дистресс-синдром;
- морфофункциональная незрелость лёгких;
- аспирационный синдром;
- врожденные пневмонии;
- диспозиция эндотрахеальной трубки (однолегочная вентиляция).
При ИЛЭ разрывы эпителия альвеол и мелких дыхательных путей приводят к скоплению пузырьков газа в интерстициальном пространстве легочной ткани. Интерстициальный газ становится причиной механической компрессии альвеол вплоть до их ателектазирования, что приводит к снижению растяжимости легких и нарушению вентиляционно-перфузионных отношений. Шунтирование крови на «неработающих» альвеолах и механическое сдавление сосудов интерстициальным газом приводит к повышению давления в легочной артерии и развитию вторичной легочной гипертензии. Описанный патологический процесс ведет к необходимости увеличения параметров вентиляции, что, по сути, замыкает «порочный круг» патогенеза ИЛЭ.
Диагноз ИЛЭ ставится на основании клинических, рентгенологических и лабораторных данных. Иногда ИЛЭ диагностируется после дренирования пневмоторакса и расправления пострадавшего легкого. В большинстве случаев, выявлению ИЛЭ предшествует ухудшение состояния ребенка, снижение оксигенации, необходимость увеличения параметров ИВЛ, десинхронизация с аппаратной вентиляцией, тенденция к артериальной гипотензии. При объективном осмотре у ребенка могут наблюдаться вздутие грудной клетки, крепитирующие хрипы на стороне поражения. Лабораторно выявляются гиперкапния, гипоксемия и ацидоз. Классическая рентгенография грудной клетки в прямой проекции лежа позволяет четко диагностировать ИЛЭ, которая проявляется в двух основных формах: линейной и кистозноподобной. Часто эти две формы выявляются вместе. Линейная ИЛЭ визуализируется как неразветвленные тени длиной от 3 до 8 мм, ширина их редко превышает 2мм. Кистозноподобная форма представляет собой округлые, иногда овальные, тени от 1 до 4 мм в диаметре. Иногда данная рентгенологическая картина ошибочно интерпретируется как нормально аэрированное легкое, окруженное экссудатом, как при аспирационном синдроме или отеке легких. Линейную форму необходимо дифференцировать от «воздушных бронхограмм» при РДС. «Воздушные бронхограммы» представляют собой протяжённые разветвлённые тени, напоминающие трахеобронхиальное дерево, постепенно уменьшающиеся и исчезающие к периферии. Линейная форма ИЛЭ видна в дистальных отделах лёгких, в стороне от бронхов и не имеет ответвлений.
ИЛЭ следует дифференцировать с врождёнными кистозными аномалиями (лобарная эмфизема, кистоаденоматоз) и гиперинфляцией лёгких.
Одним из методов лечения является терапия положением. Ребенок укладывается на бок на сторону поражения. При этом достигается определенное сжатие дыхательных путей с пораженной стороны и наоборот, увеличение вентиляции и оксигенации в условно здоровом легком. Неотъемлемая часть этой методики — постепенное снижение параметров вентиляции. Пиковое и среднее давление в дыхательных путях должны быть снижены до минимума, позволяющего поддерживать приемлемые газы крови: PaO2 35–55 мм рт.ст., PaCO2 до 65 мм рт.ст., pH более 7,2. Для обеспечения целевой оксигенации после снижения PIP можно увеличить FiO2. Стратегия ограничения дыхательного объёма предусматривает постепенное его снижение на фоне синхронизированной вентиляции до потенциально безопасных значений — 4–6 мл/кг. Для минимизации баротравмы и волюмотравмы рекомендуют использовать режимы триггерной вентиляции: SIMV, А/С, PRVC. При развитии ИЛЭ показан перевод пациента на ВЧО ИВЛ, тем самым снижается вероятность образования воздушных ловушек, достигается равномерность вентиляции, максимальное расправление ателектазированных участков легких и снижается избыточное давление в перераздутых альвеолах.
Селективная бронхиальная интубация, декларированная некоторыми авторами как метод лечения при ИЛЭ, у новорожденных бывает технически трудновыполнима при поражении правого легкого, в то время как СУВ в 2/3 случаев отмечается именно справа.
Смертность, связанная с ИЛЭ, достигает 67% у детей, находящихся на ИВЛ. Раннее выявление (до 48 часов после рождения) увеличивает эту цифру до 100%, поскольку прямо коррелирует с тяжестью паренхиматозного поражения легких. Осложнениями ИЛЭ являются другие вид СУВ, воздушная эмболия, хронические легочные заболевания, внутрижелудочковые кровоизлияния, перевентрикулярная лейкомаляция. Основными методами профилактики ИЛЭ являются: выполнение клинических рекомендаций и протоколов по базовой помощи и первичной реанимации в родовом зале, по ведению детей с РДС.
Пневмоторакс
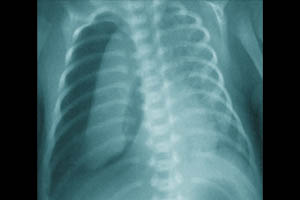
Пневмоторакс — это вид СУВ, при котором воздух проникает в плевральную полость вследствие нарушения целостности висцеральной плевры.
У 1% новорожденных встречаются спонтанные ненапряженные пневмотораксы, как результат перерастяжения и разрыва альвеол из-за сильного повышения внутрилёгочного давления во время первых нескольких вдохов.
Заподозрить спонтанный пневмоторакс у новорожденного можно по следующим симптомам: тахипноэ, увеличение грудной клетки в переднезаднем размере, асимметрия грудной клетки, ослабление дыхания, коробочный оттенок звука на стороне пораженного легкого, перкуторное смещение границ сердечно тупости, приглушенность сердечных тонов. Как правило, такие пневмотораксы купируются самостоятельно, но требуют интенсивного наблюдения за пациентом. Наибольшую опасность представляют собой напряженные пневмотораксы с выраженной компрессией легкого на стороне поражения и смещением средостения в здоровую сторону. Причинами подобных пневмотораксов являются заболевания, характеризующиеся неравномерной растяжимостью различных участков легкого: синдром аспирации мекония, гипоплазия легких, буллезная мальформация легких. Пневмоторакс может стать осложнением респираторной терапии или возникнуть в результате травмы легкого (катетеризация подключичной и яремной вен методом Сельдингера, санация трахеобронхиального дерева).
Клиническая картина напряженного пневмоторакса: тахипноэ, цианоз, втяжение уступчивых мест грудной клетки, десинхронизация с аппаратом ИВЛ, артериальная гипотензия, нарушение сердечного ритма, выраженная асимметрия грудной клетки (выбухание на стороне поражения), ослабление дыхания, коробочный перкуторный звук, перкуторные и аускультативные признаки смещения средостения в здоровую сторону, вздутие живота. Диагноз основывается на клинических данных, рентгенологическом обследовании, результате диагностической плевральной пункции, данных трансиллюминации. Последний метод требует строгих условий выполнения: относительно затемненная комната или возможность создать локальное затемнение и яркий источник холодного света малого диаметра (сильный фонарик, веновизор, светопроводник от эндоскопа). Источник света прикладывают к грудной клетке ребенка: если в плевральной полости воздуха нет, то свет будет образовывать небольшое кольцо вокруг источника света; в случае внелегочного скопления воздуха будет широкое распространение света по грудной клетке. В случае развития явной клинической картины напряженного пневмоторакса, не следует терять время на проведения дополнительного обследования, а срочно провести декомпрессию легкого. Процедура выполняется в стерильных условиях. Положение ребенка на спине. При использовании бокового доступа необходимо фиксировать руку на стороне поражения за головой. Место пункции: IV-V межреберье по переднеаксиллярной линии, по верхнему краю нижележащего ребра. Анатомическим ориентиром является сосок, располагающийся на уровне IV межреберья. Для пункции используют иглу (18G), катетер — «бабочку» (18G) или сосудистый катетер на игле (20–18G). Для дренирования с помощью торакоцентеза используются дренажные трубки 8–10 Fr или торакальные канюли 10–12 Fr. Иглу или катетер соединяют со шприцем посредством переходника с зажимом (3-ходового крана). Иглу (катетер) медленно продвигается под углом 45° в краниальном направлении, подтягивая поршень шприца на себя. При свободном поступлении воздуха в шприц воздух удаляется из плевральной полости. В случае пункции сосудистым катетером, катетер продвигается по игле на необходимую глубину, игла удаляется, и канюля соединяется с трубкой системы аспирации. Катетер фиксируется к коже. Глубина введения дренажной трубки или катетера 2–4 см в зависимости от массы тела. Дренаж фиксируют с помощью лейкопластыря, при проведении торакоцентеза — трубка закрепляется 1–2 швами. Контролируют положение дренажа рентгенологически, при наличии остаточного воздуха изменяют положение дренажа или ставят второй. Рентгенологический контроль состояния лёгких и положения дренажа после стабилизации пациента осуществляют не реже одного раза в сутки. Если лёгкие расправились и дренаж не функционирует в течение 12 ч, то его следует пережать. Если еще через 12 ч на рентгенограмме лёгкое расправлено и воздуха в плевральной полости нет, дренаж удаляют. Манипуляция проводится под местной или общей анестезией.
В экстренных случаях, при правостороннем пневмотораксе, для пункции можно использовать II–III межреберье по среднеключичной линии.
В связи с высокой частотой развития пневмоторакса у новорожденных детей, в отделениях, где оказывается помощь таким пациентам, следует всегда «держать под рукой» набор для пункции и дренирования плеврального пространства. В целях профилактики пневмоторакса необходимо выполнение протоколов ведения детей с респираторными проблемами, быть особенно осторожными во время ручной вентиляции (техника вентиляции, показания манометра, наличие клапана ПДКВ), использовать графический мониторинг при проведении инвазивной ИВЛ.
Пневмоперикард
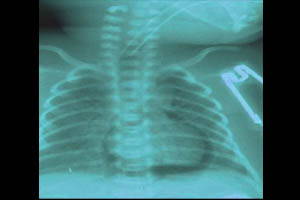
Более «грозной» формой СУВ является пневмоперикард — скопление воздуха в полости сердечной сумки. Летальность при этой форме СУВ достигает 90%. Клинически проявляется тампонадой сердца: генерализованный цианоз, глухость сердечных тонов, ослабление пульса, падение артериального давления. На рентгенограмме пневмоедиастинум и пневмоперикард выглядят как воздушный ореол с ровными краями (темный ободок) вокруг тени сердца. Дифференцировать пневмоперикард от пневмомедиастинума позволяет полоска воздуха вдоль нижней поверхности сердца над диафрагмой. Основной метод лечения — пункционное удаление воздуха из перикарда. Во избежание осложнений, данную манипуляцию следует проводить под контролем УЗИ.
Пневмомедиастинум
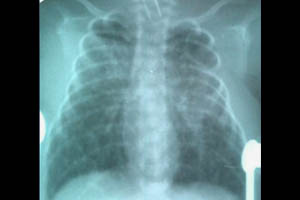
Пневмомедиастинум чаще всего сочетается с другими формами СУВ и характеризуется накоплением воздуха в средостении, имеет различные варианты клинического течения. У новорожденных часто отмечается сочетание пристеночного спонтанного пневмоторакса и пневмомедиастинума. Клинически определяется приглушенность тонов сердца, перкуторный коробочный звук над грудиной. Лечение симптоматическое.
Пневмоперитонеум
Пневмоперитонеум обычно является результатом перфорации полого органа на фоне течения некротизирующего энтероколита, но может быть и вариантом СУВ. В этом случае пневмоперитонеум развивается у вентилируемых новорожденных, уже имеющих пневмоторакс и пневмомедиастинум. Лечение пневмоторакса приводит к спонтанному разрешению пневмоперитонеума.
Подкожная эмфизема
Подкожная эмфизема – скопление воздуха в подкожной клетчатке, у новорожденных встречается редко и, в основном, при нарушении техники дренирования плевральных полостей. Характерен симптом «хруста» при пальпации кожи. Лечения данный вид СУВ не требует.


