Нейрофизиологические методы обследования головного мозга: ЭЭГ и ЭхоЭГ

Очень часто пациенты путают эти исследования. Давайте вместе разберемся, что это за методы, чем они отличаются, кому и зачем назначаются.
ЭхоЭГ (эхоэнцефалография или эхоэнцефалоскопия) — метод исследования головного мозга с помощью ультразвука. Может использоваться как у детей, так и у взрослых. Но не путайте его с нейросонографией! Нейросонография это тоже ультразвуковой метод, который возможно выполнить только маленьким детям с незакрывшимся родничком. При этом доктор на экране видит структуры мозга, может их померить и оценить. Суть ЭхоЭГ сводится к тому, что, распространяясь внутри головы, ультразвуковой луч отражается от разных по плотности сред и возвращается обратно. При этом врач на экране видит не анатомические структуры головного мозга, а своеобразный график, по которому может оценить: положение срединных структур, которые при наличие патологического образования (опухоль, гематома, абсцесс) будут смещены. Объёмное образование будет смещать срединные структуры в непораженную сторону. Смещение более 2 мм считается достоверным признаком. Метод ЭхоЭГ используется для оценки силы и характера пульсации эхосигнала в режиме реального времени, что необходимо для определения повышено ли внутричерепное давление, или нет. Исследование косвенно позволяет судить о наличии гидроцефалии (излишнее скопление жидкости в желудочковой системе головного мозга). Универсальность ЭхоЭГ заключается в том, что этот метод не имеет противопоказаний, и его можно применять как у взрослых, так и у детей любого возраста. Исследование не занимает много времени и не требует подготовки. Выполняется в положении лёжа на спине. Голова должна быть неподвижна, поэтому для обследования ребенка желательно присутствие родителей, чтобы помочь придержать голову, отвлечь ребёнка. На кожу головы в определенные точки наносится специальный гель, туда врач устанавливает датчики и выводит нужные эхосигналы, которые отображаются на экране в виде графика.
Таким образом, это исследование чаще всего назначается врачом-неврологом при черепно-мозговых травмах, инсультах, при подозрении на опухоли, абсцессы, водянку головного мозга в условиях, когда другие методы визуализации головного мозга, такие как КТ/МРТ или нейросонография, недоступны или не могут быть выполнены в силу разных причин (например, тяжелое состояние пациента, закрывшийся родничок). Но следует помнить, что метод по сути «слепой»: саму гематому, абсцесс или опухоль увидеть и померить точные размеры невозможно, определяется только смещение срединных структур (можно определить с какой стороны патологический процесс).
А вот для измерения внутричерепного давления, метод ЭхоЭГ является самым востребованным, безопасным и главное — применимым к взрослым и детям. Выделяют 3 степени повышения внутричерепного давления (в зависимости от выраженности пульсации эхосигнала): норма — 10–30%, лёгкая — 30–50%, умеренная — 50–75%, выраженная внутричерепная гипертензия — 75–100%. Некоторые неврологи скептически относятся к измерению внутричерепного давления, считая этот метод не всегда точным и показательным. Действительно, на достоверность результатов могут влиять некоторые факторы. В первую очередь — это эмоциональное состояние ребенка в момент исследования (при плаче и крике регистрируется более высокий процент пульсации эхосигнала, чем он регистрировался бы в спокойном состоянии). Также немаловажным является опыт врача проводящего исследование (правильность установки датчика, правильная интерпретация увиденных изменений...). Поэтому при выполнении всех условий, метод имеет право на существование и является одним из самых простых способов неинвазивной диагностики внутричерепного давления.
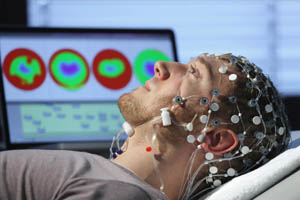
Для проведения электроэнцефалографии (ЭЭГ), или как привыкли называть это исследование пациенты — «шапочка», действительно на голову пациента надевается своеобразная шапочка. Она может выглядеть по-разному (разные цвета, может быть изготовлена из любых материалов – ткань, резина, быть цельной или состоять из соединенных между собой жгутиков). С помощью шапочки к коже головы крепятся электроды, которые улавливают возникающие в головном мозге электрические импульсы и передают их по проводам на компьютер, где они отображаются в виде волн. Во время исследования пациенту проводятся различные пробы, чаще всего – это «открывание-закрывание глаз», фотостимуляция (вспышки света с определенной частотой) и проба с гипервентиляцией (просят глубоко подышать). По характеру электрических импульсов, по тому, где они возникают, с какой частотой и амплитудой, как ведут себя во время проб, врач делает заключение о наличии или отсутствии эпилептической активности, патологических очагов, о соответствии частотно-амплитудных характеристик импульсов возрасту. ЭЭГ помогает врачу определиться с причиной неврологических расстройств у пациента (функциональное или органическое поражение головного мозга?). С помощью ЭЭГ возможно контролировать эффективность лечения ряда заболеваний (для этого ЭЭГ сначала снимается перед лечением, затем в процессе и после прохождения лечения). ЭЭГ необходимо снимать пациентам после перенесенных ЧМТ (черепно-мозговая травма), после операций на головном мозге, при наличии обмороков, судорог, приступообразной головной боли (мигрень?), приступов головокружения, панических атак, суицидальных наклонностях, депрессии, при расстройствах сна (ночные кошмары, частые пробуждения, хождение во сне…), при задержке развития речи, при заикании, при тиках, при энцефалитах, при инсультах. Противопоказаний к ЭЭГ нет. Могут быть трудности с фиксацией электродов из-за открытых раневых поверхностей кожи головы после травм, в этом случае проводить исследование или нет решается индивидуально. Так же могут быть затруднения снятия ЭЭГ у пациентов с психическими расстройствами, у маленьких детей и у детей с особенностями поведения, так как им сложно сохранять покой во время исследования и выполнять инструкции врача при проведении проб. В момент исследования пациент находится в тёмной комнате и практически постоянно глаза его должны быть закрыты, что тоже может быть препятствием для проведения ЭЭГ у малышей. Выходом из положения для таких деток является — видео-ЭЭГ мониторинг (запись ЭЭГ во сне в течение нескольких часов под видео контролем).
Подготовка к ЭЭГ: перед прохождением исследования за 3 суток рекомендуется ограничить применение седативных (снотворные) и бодрящих препаратов (кофе, крепкий чай, энергетики), перед процедурой голова должна быть чистой (хорошо вымытой, без гелей, масла, лаков и пенок). Отдельно стоит рассказать о подготовке к ЭЭГ с депривацией сна. Данное исследование назначается для выявления скрытых очагов эпилептической активности и чаще назначается пациентам с припадками, у которых не удалось выявить эпиилептический очаг с помощью обычной ЭЭГ. Для того что бы очаг себя «проявил» его необходимо спровоцировать, создав мозгу определенные условия (при этом мозг находится в состоянии возбуждения). Суть метода в том, что пациент не должен перед исследованием спать некоторое время, например, ребенка 2–3 лет будят в 3–4 часа ночи и не дают ему больше спать, а к 9 часам приходят на исследование. Для детей более старшего возраста время без сна увеличивается (до 18 часов у детей старше 12 лет). Исследование проводится сидя или лежа, пациент выполняет более расширенный спектр проб. Нужно понимать, что во время ЭЭГ с депривацией сна возможно развитие эпилептического припадка.
Уважаемые пациенты, надеюсь теперь вы без труда будете ориентироваться в этих исследованиях и больше не будете их путать!.


